
Ca lâm sàng: Hạ kali máu
Ca lâm sàng
Bệnh nhân nam, 26 tuổi, nhập viện vì yếu tứ chi.
Tiền sử: Bệnh nhân có một cơn yếu tứ chi tương tự vào tháng 10/2024, được chẩn đoán yếu cơ do hạ Kali máu nặng.
Bệnh sử: Sáng ngày nhập viện, bệnh nhân cảm giác yếu tứ chi, yếu chân nhiều hơn tay, khởi phát sau gắng sức, không ghi nhận các dấu thần kinh định vị khác. Đến tối, triệu chứng nặng hơn --> Nhập viện.
Khám bệnh lúc nhập viện: Bệnh nhân ngủ gà, tiếp xúc được, GCS E3V4M6, Mạch 30 lần/phút, Huyết áp 60/45mmHg, SPO2 95%/KT, NĐ: 37oC. Sức cơ tứ chi: 2 tay 2/5, 2 chân 0/5.
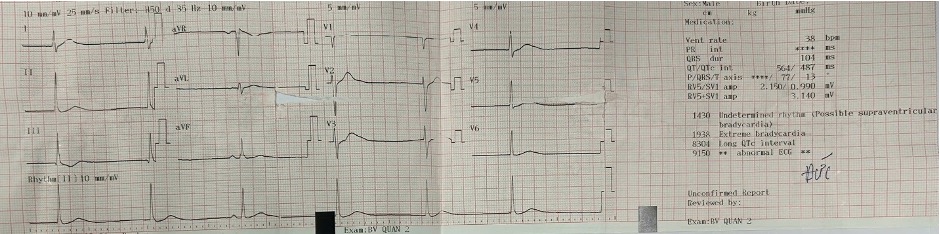
Cận lâm sàng: Đo ECG 12 chuyển đạo: Nhịp chậm bộ nối, # 40l/p, xen kẽ nhịp xoang
CTscan sọ não: Chưa ghi nhận bất thường.
Sinh hóa: Glucose 188mg/dL, Natri 137mmol/L, Kali máu 2.02mmol/L, Troponin I hs: 9.6-8.5pg/mL, TSH 0.2սUI/mL, FT4 0.62ng/dL, FT3 3.1pg/mL, KMĐM: pH 7.34, pCO2 35, pO2 146, HCO3 19, Lactate 2.5, K niệu: 7.7mmol/L
Chẩn đoán
Nhịp chậm bộ nối, có rối loạn huyết động, nghi do Hạ kali máu nặng - TD Liệt chu kỳ do hạ Kali máu.
Bàn luận
Hạ kali máu được định nghĩa khi nồng độ Kali. 5mmol/L, chiếm xấp xỉ 1-3% dân số chung. Biểu hiện chính là yếu cơ và bất thường nhịp tim.
Hạ kali máu có thể gây nhiều dạng rối loạn nhịp, bao gồm block nhĩ-thất, nhịp chậm xoang, nhịp nhanh nhĩ hoặc bộ nối, ngoại tâm thu và nhịp nhanh thất, thậm chí rung thất hoặc ngừng tim.
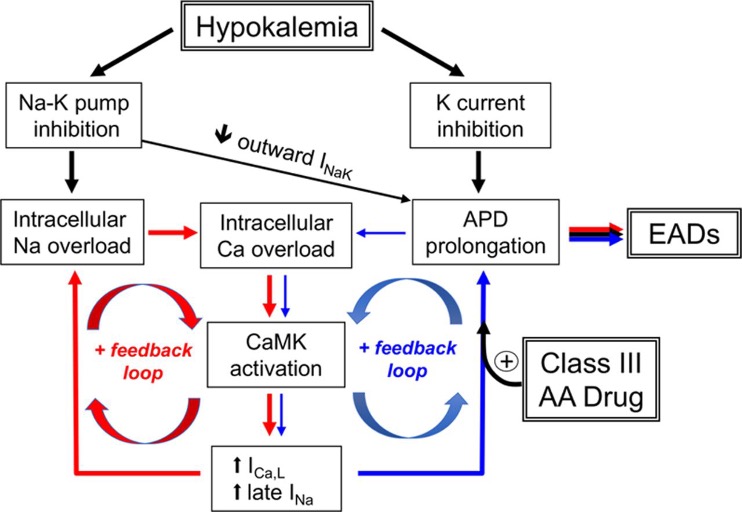
Có 2 cơ chế chính góp phần gây loạn nhịp do hạ kali máu: Ức chế trực tiếp dẫn truyền K⁺ và Ức chế gián tiếp hoạt tính Na⁺/K⁺-ATPase. Cơ chế thứ hai dẫn đến tích tụ Na⁺ nội bào, làm giảm hoạt động của bộ trao đổi Na⁺/Ca²⁺ theo hướng hạn chế dòng Ca²⁺ thoát ra khỏi tế bào, từ đó gây tăng Ca²⁺ nội bào và kéo dài quá trình hậu khử cực (after-depolarizations). Những thay đổi này thúc đẩy sự xuất hiện của hậu khử cực sớm và hậu khử cực muộn, từ đó làm tăng nguy cơ nhiều dạng loạn nhịp thất và trên thất. Hạ magnesi máu thường đi kèm, đặc biệt ở bệnh nhân dùng lợi tiểu hoặc mất điện giải, và có thể làm giảm hiệu quả của điều trị bổ sung kali đơn thuần. Do đó, cần đánh giá và điều chỉnh magnesi huyết thanh để giảm nguy cơ rối loạn nhịp.
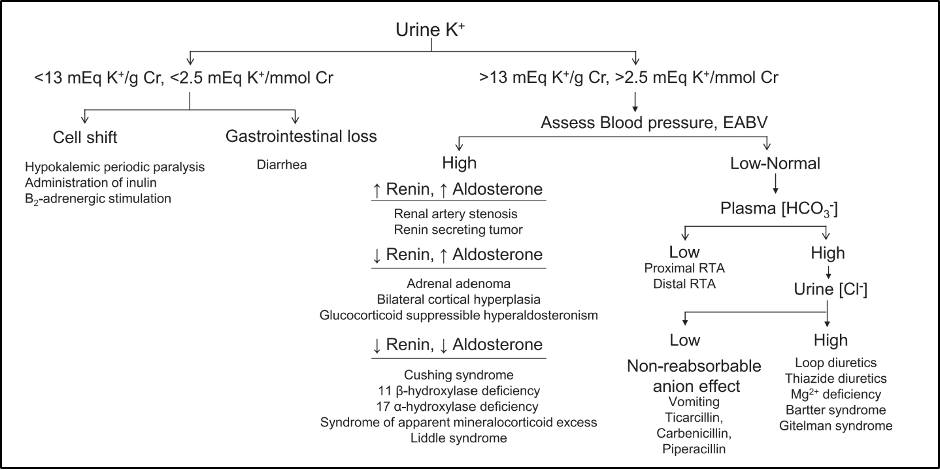
Hạ kali máu thường do 3 nhóm nguyên nhân: Chế độ ăn giảm Kali, chuyển Kali bất thường vào nội bào và mất Kali (qua thận hoặc đường tiêu hóa).
Liệt chu kỳ do hạ Kali máu (Hypokalemic periodic paralysis - HPP) là tình trạng yếu hoặc liệt cơ do sự dịch chuyển đột ngột của ion kali (K⁺) từ ngoại bào vào trong tế bào, dẫn đến hạ kali máu và giảm tính kích thích của sợi cơ. Các cơn thường được khởi phát sau gắng sức, stress, bữa ăn giàu carbohydrate, hoặc những tình huống gây tăng tiết catecholamine hoặc insulin. Thể mắc phải của bệnh thường liên quan đến cường giáp, phổ biến hơn ở nam giới gốc Á hoặc Mexico, và các cơn yếu/liệt có xu hướng thuyên giảm khi kiểm soát được tình trạng cường giáp. Thể gia đình là một rối loạn di truyền trội trên nhiễm sắc thể thường, do đột biến gen mã hóa tiểu đơn vị α1 của kênh canxi cơ (CACNA1S). Đặc điểm lâm sàng tương tự thể mắc phải, nhưng khởi phát sớm hơn (thường <20 tuổi), phân bố giới tính cân bằng, và gặp nhiều hơn ở người da trắng. Ở cả hai thể, việc ghi nhận giảm bài tiết kali niệu trong cơn là một dấu hiệu hữu ích để loại trừ các nguyên nhân yếu liệt do hạ kali máu thứ phát sau mất kali qua thận (như các rối loạn thải kali tại thận).
Bệnh nhân này được điều trị với: Bù Kali tĩnh mạch, Atropine 0.25mg 2A (TMC).
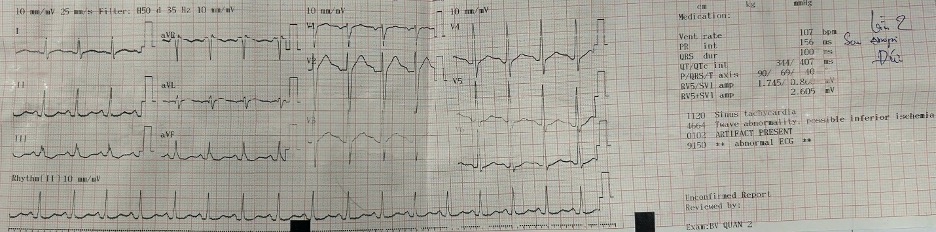
Đáp ứng: Bệnh nhân tỉnh táo hơn, tiếp xúc tốt, sức cơ cải thiện dần. Xét nghiệm Kali máu sau bù 4 ống Kali chloride 10%/10ml là 5.2mmol/L.
Holter ECG 24h sau đó: Không ghi nhận bất thường nhịp tim.
Sau 3 ngày điều trị, bệnh nhân đi lại hoàn toàn bình thường, chỉ số kali máu quanh mức 4.0 mmol/L, bệnh nhân đã được xuất viện.
Tài liệu tham khảo
Shoeb AM, Ashar S, Ansari M. Hypokalemia-induced arrhythmia: a case series. Int J Res Med Sci 2024;12:541-5.
Weiss, James N., Zhilin Qu, and Kalyanam Shivkumar. "Electrophysiology of hypokalemia and hyperkalemia." Circulation: arrhythmia and electrophysiology 10.3 (2017): e004667.
Palmer, Biff F., and Deborah J. Clegg. "Physiology and pathophysiology of potassium homeostasis: core curriculum 2019." American Journal of Kidney Diseases 74.5 (2019): 682-695.

















