
Tóm tắt khuyến cáo 2026 AHA/ACC về đánh giá và quản lý thuyên tắc động mạch phổi cấp ở người lớn: Những điểm mới trong phân tầng nguy cơ, điều trị và ứng dụng trong thực hành
Chuyên khoa
Mở đầu: Thuyên tắc động mạch phổi (pulmonary embolism – PE) là một trong ba nguyên nhân tử vong tim mạch hàng đầu. Đầu năm 2026, Hội Tim Mạch Hoa Kỳ (American Heart Association -AHA) và Trường môn Tim Mạch Hoa Kỳ (American College of Cardiology - ACC), cùng 8 hiệp hội chuyên ngành, đã công bố khuyến cáo toàn diện đầu tiên dành riêng cho đánh giá và quản lý PE cấp ở người lớn.
Nội dung chính: Khuyến cáo giới thiệu hệ phân loại lâm sàng mới (AHA/ACC Acute PE Clinical Categories A–E), cập nhật chiến lược chẩn đoán dựa trên xác suất trước test và D-dimer điều chỉnh theo tuổi, ưu tiên DOAC trong điều trị chống đông, xác định rõ vai trò của các liệu pháp can thiệp nâng cao và nhấn mạnh chăm sóc sau giai đoạn cấp (hậu cấp).
Kết luận: Khuyến cáo 2026 đánh dấu bước chuyển từ phân loại rủi ro đơn giản sang tiếp cận dựa trên kiểu hình (phenotype) lâm sàng, hỗ trợ cá thể hóa điều trị và mở rộng chăm sóc sau xuất viện. Việc triển khai tại Việt Nam cần điều chỉnh theo nguồn lực và mạng lưới chuyên khoa.
Từ khóa: thuyên tắc động mạch phổi, phân tầng nguy cơ, DOAC, PERT, guideline 2026.
1. Đặt vấn đề
Thuyên tắc động mạch phổi (PE) là biểu hiện cấp tính của bệnh huyết khối tĩnh mạch (VTE) và có tỷ lệ tử vong nội viện dao động từ 5–15% tùy mức độ nặng. Trong nhiều năm, thực hành lâm sàng dựa chủ yếu trên phân loại ESC với 4 mức nguy cơ (low, intermediate-low, intermediate-high, high risk). Tuy nhiên, nhóm “intermediate-high” được xem là không đồng nhất về biểu hiện sinh lý bệnh và đáp ứng điều trị.
Khuyến cáo năm 2026 về đánh giá và quản lý thuyên tắc động mạch phổi cấp là kết quả của sự hợp tác đa hiệp hội quy mô lớn, phản ánh tính chất liên chuyên ngành của chăm sóc bệnh lý này. Tài liệu được đồng xây dựng bởi Hiệp hội Tim mạch Hoa Kỳ (American Heart Association – AHA) và Trường môn Tim mạch Hoa Kỳ (American College of Cardiology – ACC), phối hợp cùng các tổ chức chuyên ngành khác bao gồm: Trường môn Thầy thuốc Lồng ngực Hoa Kỳ (American College of Chest Physicians – ACCP/CHEST), Trường môn Thầy thuốc Cấp cứu Hoa Kỳ (American College of Emergency Physicians – ACEP), Hiệp hội Chụp mạch và Can thiệp Tim mạch Hoa Kỳ (Society for Cardiovascular Angiography and Interventions – SCAI), Hiệp hội Y học Nội trú Bệnh viện Hoa Kỳ (Society of Hospital Medicine – SHM), Hiệp hội Điện quang Can thiệp Hoa Kỳ (Society of Interventional Radiology – SIR), Hiệp hội Y học Mạch máu Hoa Kỳ (Society for Vascular Medicine – SVM) và Hiệp hội Điều dưỡng Mạch máu Hoa Kỳ (Society for Vascular Nursing – SVN).
Sự tham gia của mười tổ chức chuyên ngành hàng đầu này không chỉ bảo đảm tính toàn diện trong tiếp cận chẩn đoán và điều trị, mà còn nhấn mạnh vai trò phối hợp đa chuyên khoa trong quản lý bệnh nhân thuyên tắc động mạch phổi cấp, từ cấp cứu ban đầu, điều trị nội khoa và can thiệp nâng cao, đến chăm sóc hậu cấp và theo dõi lâu dài.
Khuyến cáo 2026 của AHA/ACC và các hiệp hội đồng ký (ACCP, ACEP, CHEST, SCAI, SHM, SIR, SVM, SVN) được công bố trên Circulation và JACC đã đưa ra cách tiếp cận mới, mang tính hệ thống và thực hành cao hơn, từ giai đoạn cấp cứu đến theo dõi lâu dài.
2. Những điểm mới nổi bật của khuyến cáo
2.1 Hệ phân loại lâm sàng A-E: Bước tiến trong phân tầng nguy cơ
Điểm đột phá của khuyến cáo là hệ phân tầng nguy cơ AHA/ACC Acute PE Clinical Categories (A–E):
- Mức độ (Category) A: PE không triệu chứng (incidental), tiên lượng tốt, có thể điều trị ngoại trú.
- Mức độ B: Có triệu chứng nhưng điểm nặng thấp; xuất viện sớm nếu ổn định.- Mức độ C: Điểm nặng cao hơn; phân nhóm theo biomarker và chức năng thất phải.
- Mức độ D: Tiền suy tim phổi (incipient failure), bao gồm sốc với huyết động còn bảo tồn - “normotensive shock”.
- Mức độ E: Suy tim phổi rõ rệt, nguy cơ tử vong cao nhất.Khung phân loại này cho phép mô tả chính xác hơn tình trạng huyết động, chức năng thất phải và rối loạn hô hấp, thay vì chỉ dựa trên huyết áp hoặc biomarker đơn lẻ.
Theo GS Geoffrey Barnes, MD (University of Michigan), đồng phó chủ tịch khuyến cáo, việc tách riêng nhóm C3 (bất thường thất phải và biomarker dương tính) khỏi nhóm D giúp tránh chỉ định can thiệp quá mức ở bệnh nhân chưa thực sự tiền suy tim phổi.
2.2 Chiến lược chẩn đoán: Giảm chụp cắt lớp cản quang không cần thiết
- Đánh giá xác suất trước test theo các thang điểm (Wells, Geneva, Hestia)
- Sử dụng D-dimer điều chỉnh theo tuổi
- Ứng dụng lược đồ tiếp cận chẩn đoán YEARS và YEARS điều chỉnh cho phụ nữ cơ thai. Lược đồ YEARS dựa trên ba tiêu chí lâm sàng đơn giản, được trích từ thang điểm Wells, bao gồm: Dấu hiệu lâm sàng của huyết khối tĩnh mạch sâu (DVT); Ho ra máu; Đánh giá lâm sàng cho rằng PE là chẩn đoán khả dĩ nhất. Ba yếu tố này được gọi là “YEARS items”. Tiếp theo là dựa trên D-Dimer để quyết định chụp cắt lớp động mạch phổi (CTPA) hay không. Cách tiếp cận này giúp giảm tỷ lệ chụp CTPA không cần thiết, giảm chi phí và phơi nhiễm tia xạ.
- CTPA vẫn là phương tiện chẩn đoán ưu tiên, nhưng guideline khuyến nghị thêm chỉ số tỷ lệ RV/LV ratio định lượng, nhằm hỗ trợ phân tầng nguy cơ chính xác hơn.
2.3 Điều trị chống đông: Ưu tiên DOAC
Khuyến cáo:
- Ưu tiên LMWH hơn UFH nếu không có chỉ định đặc biệt.
- Ưu tiên DOAC hơn VKA ở bệnh nhân đủ điều kiện.
Việc chuyển trọng tâm sang DOAC phản ánh bằng chứng tích lũy về hiệu quả tương đương hoặc vượt trội và giảm biến chứng chảy máu nặng so với VKA, đồng thời thuận tiện hơn trong thực hành ngoại trú.
2.4 Liệu pháp nâng cao và mô hình PERT
Đối với Mức độ (Category) D và E, guideline khuyến nghị cân nhắc:
- Liệu pháp tiêu sợi huyết đường toàn thân (systemic thrombolysis)
- Liệu pháp tiêu sợi huyết tại chỗ qua ống thông (catheter-directed thrombolysis)
- Thủ thuật lấy huyết khối cơ học qua ống thông (mechanical thrombectomy)
- Phẫu thuật lấy huyết khối động mạch phổi (surgical embolectomy)
Các biện pháp này được khuyến cáo mức độ 2b và ngang nhau ở giai đoạn D và mức 2a cũng ngang nhau ở E1. Việc lựa chọn biện pháp dựa trên đánh giá người bệnh và quyết định của nhóm phản ứng nhanh.
Khuyến cáo cũng ủng hộ thành lập Đội phản ứng nhanh Thuyên tắc huyết khối phổi (PE Response Team - PERT) nhằm cải thiện tốc độ ra quyết định và tối ưu hóa phối hợp liên chuyên khoa.
Theo Barnes – GS thành viên ban biên soạn, PERT không có mô hình cố định; cấu trúc phụ thuộc vào điều kiện từng trung tâm, nhưng mô hình đa chuyên ngành giúp cải thiện kết quả lâm sàng và tính nhất quán trong điều trị.
2.5. Chăm sóc sau giai đoạn cấp: mở rộng phạm vi quản lý
Một điểm mới quan trọng là nhấn mạnh:
- Tái khám sớm sau xuất viện.
- Sàng lọc tắc mạch phổi mạn tính (CTEPD).
- Hướng dẫn hoạt động thể lực, du lịch, thai kỳ.
- Tư vấn tâm lý và tuân thủ thuốc.
Khuyến cáo cho rằng PE không chỉ là bệnh lý cấp tính mà còn có hậu quả chức năng dài hạn cần được quản lý chủ động.
3. Bàn luận
Khuyến cáo 2026 thể hiện sự dịch chuyển từ mô hình phân tầng “tĩnh” sang mô hình dựa trên phenotype và diễn tiến sinh lý bệnh.
Việc phân tách rõ nhóm tiền suy tim phổi (D) giúp:
- Tăng tính chính xác trong chỉ định can thiệp.
- Giảm nguy cơ lạm dụng thrombolysis ở nhóm nguy cơ trung gian.
- Tạo nền tảng cho các thử nghiệm tương lai tập trung vào phân nhóm chính xác hơn.
4. Khả năng áp dụng tại Việt Nam
4.1 Những nội dung có thể áp dụng ngay trong thực hành lâm sàng
- D-dimer điều chỉnh theo tuổi
- Sử dụng DOAC thay VKA cho phần lớn bệnh nhân
- Chuẩn hóa phân tầng theo A–E
- Theo dõi sau xuất viện tối thiểu 3–6 tháng
4.2 Thách thức
- Hạn chế tiếp cận chụp cắt lớp động mạch phổi (CTPA) ở một số tuyến tỉnh
- Chi phí DOAC
- Thiếu trung tâm can thiệp PE chuyên sâu
- Chưa phổ biến mô hình PERT
4.3 Đề xuất triển khai
- Xây dựng “mini-PERT” tại bệnh viện tuyến cuối
- Thiết lập quy trình chuyển tuyến nhanh cho Category D/E
- Chuẩn hóa báo cáo CTPA bao gồm RV/LV ratio
- Tích hợp tái khám sau PE vào hệ thống quản lý ngoại trú tim mạch
5. Kết luận
Khuyến cáo AHA/ACC 2026 về quản lý thuyên tắc động mạch phổi cấp đại diện cho bước tiến quan trọng trong tiếp cận lâm sàng dựa trên bằng chứng. Hệ phân loại A–E giúp cá thể hóa điều trị, hạn chế lạm dụng can thiệp và mở rộng chăm sóc sau xuất viện.
Việc áp dụng tại Việt Nam cần điều chỉnh theo nguồn lực, song nhiều nội dung có thể triển khai ngay nhằm nâng cao chất lượng chăm sóc bệnh nhân PE. Vấn đề là chúng ta cần nâng cao nhận thức chuyên môn để luôn nghĩ đến và sàng lọc bệnh lý nguy hiểm và không hiếm gặp này.
Tài liệu tham khảo
Creager MA, Barnes GD, Giri J, et al. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults. Circulation. 2026.
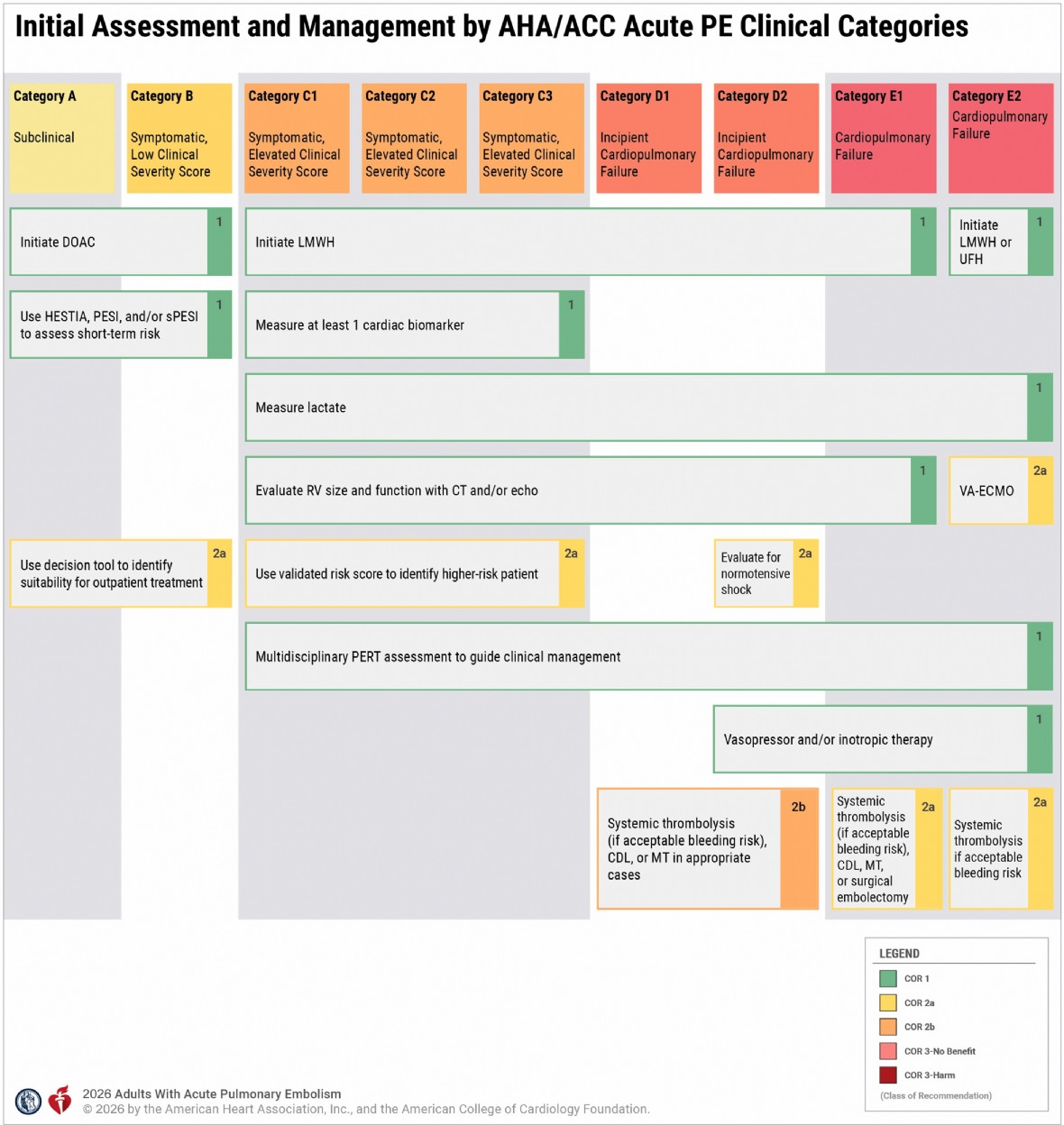
Sơ đồ đánh giá và xử trí ban đầu theo phân loại lâm sàng thuyên tắc động mạch phổi cấp của AHA/ACC.
Sơ đồ trình bày chiến lược đánh giá và xử trí ban đầu thuyên tắc động mạch phổi cấp theo từng nhóm phân loại, kèm các khuyến nghị Loại I, IIa và một số khuyến nghị Loại IIb được lựa chọn. Các khuyến nghị Loại IIb khác có thể được cân nhắc tùy từng tình huống lâm sàng.
Viết tắt: ACC (Trường môn Tim mạch Hoa Kỳ); AHA (Hiệp hội Tim mạch Hoa Kỳ); CDL (tiêu sợi huyết qua ống thông); COR (phân loại mức độ khuyến nghị); CT (chụp cắt lớp vi tính); DOAC (thuốc kháng đông đường uống tác động trực tiếp); ECMO (hỗ trợ tuần hoàn ngoài cơ thể); LMWH (heparin trọng lượng phân tử thấp); MT (lấy huyết khối cơ học); PE (thuyên tắc động mạch phổi); PERT (nhóm phản ứng nhanh PE); PESI (chỉ số mức độ nặng PE); sPESI (PESI rút gọn); RV (thất phải); UFH (heparin không phân đoạn); VA (tĩnh mạch – động mạch).
Nguồn: GS.TS. Phạm Mạnh Hùng - Trưởng Bộ môn Tim Mạch Trường Đại học Y Hà Nội - Viện trưởng Viện Tim Mạch, Bệnh viện 198 Bộ Công An - Chủ tịch Liên đoàn Tim mạch Đông Nam Á
- Cấp chứng nhận CME cho bác sĩ hoặc CPE cho dược sĩ
- Có thể xem lại khóa học
- Đặt câu hỏi










